NộI Dung
Lupus đĩa đệm Erythematosus hay LED là một bệnh da mãn tính để lại các tổn thương và vảy đỏ trên các bộ phận khác nhau của cơ thể. Vì nó tương tự như các tình trạng y tế khác, rất khó chẩn đoán; bất kỳ nghi ngờ nào cần được bác sĩ phân tích ngay lập tức để bắt đầu điều trị càng sớm càng tốt. Việc điều trị sớm đèn LED là điều cần thiết để giảm sự xuất hiện của các tác dụng phụ nghiêm trọng, chẳng hạn như rụng tóc và biến dạng da vĩnh viễn. Nói chung, việc sử dụng corticosteroid tại chỗ và thuốc chống sốt rét - ngoài việc giảm tiếp xúc với ánh nắng mặt trời - là những phương pháp điều trị phổ biến nhất.
Các bước
Phương pháp 1/3: Nhận biết các dấu hiệu của bệnh lupus đĩa đệm
Xác định các triệu chứng của đèn LED. Người mắc bệnh này sẽ bị ngứa nhẹ và hơi đau; tuy nhiên, nhiều bệnh nhân không cảm thấy ngứa, khó chịu và bất kỳ cảm giác nào khác liên quan đến chấn thương. Các triệu chứng LED thường xuất hiện ở những vùng cơ thể tiếp xúc với ánh nắng mặt trời, nhưng 50% trong số đó được tìm thấy trên da đầu. Mặt và cổ cũng là những vị trí thường gặp. Các triệu chứng thực thể của lupus đĩa đệm là: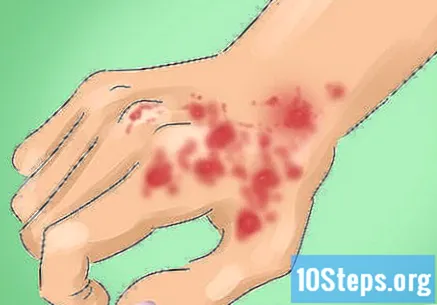
- Tổn thương hoặc tiểu cầu kín đáo, có vảy, ban đỏ và hơi nổi lên, ở trên hoặc dưới cổ, hình đồng xu và da cứng hoặc có vảy.
- Các nang tóc bị tắc nghẽn, dẫn đến rụng tóc.
- Thay đổi màu da, thường là mất sắc tố (sáng) ở trung tâm và bị tăng sắc tố (sạm) ở rìa.
- Các vết thương có thể từ từ giãn ra, teo đi, lành lại và có biểu hiện giãn mạch máu, hiện tượng giãn nở các mạch mao mạch dưới da, để lại các tổn thương trông như thể chúng "tỏa ra" từ vết thương.
- Cảm quang cũng rất phổ biến.
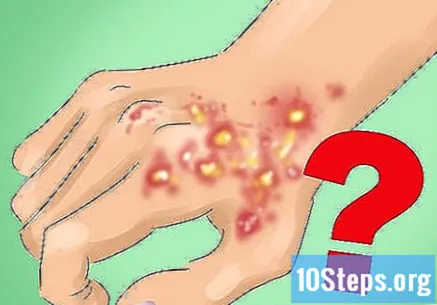
Tìm hiểu những tình trạng y tế nào có thể “bắt chước” bệnh lupus đĩa đệm. Trong quá trình chẩn đoán, bác sĩ sẽ loại trừ các vấn đề khác giống với đèn LED. Một số nguyên nhân gây ra tổn thương da là:- Bịnh giang mai.
- Dày sừng hoạt tính.
- Các biến chứng phát sinh từ bệnh sarcoidosis.
- Địa y planus.
- Bệnh vẩy nến mảng bám.
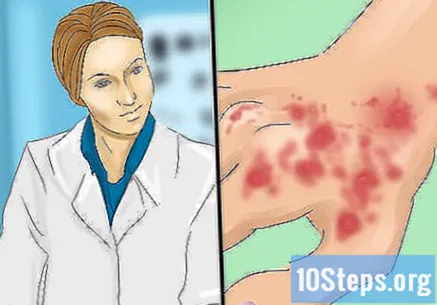
Tham khảo ý kiến bác sĩ càng sớm càng tốt để được chẩn đoán. Khi bạn nghi ngờ đèn LED, hãy hẹn gặp bác sĩ miễn dịch học càng sớm càng tốt. Trong hầu hết các trường hợp, chẩn đoán lupus ban đỏ dạng đĩa đệm dựa trên các phát hiện lâm sàng hoặc những gì bác sĩ nhận thấy khi khám sức khỏe. Trong một số trường hợp, kiểm tra mô bệnh học có thể hữu ích để loại trừ các vấn đề về da khác.- Bệnh lupus ban đỏ dạng đĩa cũng có thể xảy ra như một phần của bệnh lupus ban đỏ hệ thống (SLE). Trên thực tế, tình trạng như vậy ảnh hưởng đến khoảng 25% người mắc bệnh SLE và khoảng 10 đến 15% người mắc bệnh LED sẽ phát triển bệnh SLE; Đèn LED càng phổ biến thì khả năng nó cùng tồn tại với bệnh lupus toàn thân càng lớn. Bác sĩ cũng có thể thực hiện các xét nghiệm cho SLE bằng cách yêu cầu các mẫu máu và nước tiểu, các mẫu này phải được phân tích trong phòng thí nghiệm.
- Bệnh nhân lupus dạng đĩa đệm có lượng kháng thể kháng nhân âm tính hoặc rất thấp và rất hiếm khi có kháng thể kháng RO.
Phương pháp 2/3: Tính đến các yếu tố rủi ro

Phân tích nguy cơ mắc bệnh lupus ban đỏ do thuốc. Tình trạng như vậy có thể được kích hoạt bởi một số loại thuốc, gây ra các triệu chứng tương tự như bệnh lupus ở những người không bị SLE. Nó chỉ là tạm thời và sẽ biến mất sau vài ngày hoặc vài tuần sau khi ngừng thuốc. Nói chuyện với bác sĩ ngay lập tức nếu bạn nghi ngờ rằng một loại thuốc đang kích hoạt các biểu hiện của bệnh lupus. Mặc dù một số loại thuốc có thể gây ra bệnh lupus ban đỏ, nhưng ba loại thuốc rất có thể là:- Hydralazin.
- Procainamide.
- Isoniazid.
Biết lịch sử gia đình của bạn. Nhiều bệnh nhân bị lupus báo cáo rằng họ cũng có một thành viên trong gia đình mắc chứng rối loạn tương tự hoặc một bệnh tự miễn khác, chẳng hạn như viêm khớp dạng thấp. Nếu có thể, hãy tìm hiểu xem có người thân nào từng mắc phải căn bệnh này không trước khi đi khám. Thông tin về tiền sử gia đình là quan trọng để bác sĩ chẩn đoán chính xác.
Hãy nhớ rằng lupus phổ biến hơn ở một số nhân khẩu học nhất định. Ngoài các yếu tố nguy cơ khác có thể được xem xét, giới tính và dân tộc cũng cản trở cơ hội lây nhiễm bệnh. Nó phổ biến hơn nhiều ở phụ nữ so với nam giới, ở người Mỹ gốc Phi và ở những người trong độ tuổi 20 và 40. Bác sĩ sẽ tính đến những yếu tố này khi cố gắng chẩn đoán vấn đề.
Phương pháp 3/3: Điều trị bệnh Lupus đĩa đệm
Không phơi nắng. Các triệu chứng của đèn LED trầm trọng hơn khi bệnh nhân tiếp xúc với ánh nắng mặt trời hoặc bất kỳ loại tia cực tím nào khác, vì vậy điều quan trọng là không nên ở ngoài trời khi có nắng. Hạn chế ra ngoài vào những giờ trong ngày khi tia nắng mặt trời ít gay gắt hơn, chẳng hạn như lúc sáng sớm hoặc lúc chạng vạng.
- Sử dụng kem chống nắng và quần áo để bảo vệ bạn khỏi tia cực tím.
- Tránh rám nắng và không ngồi gần cửa sổ.
- Hãy hết sức cẩn thận khi đứng gần nước, tuyết, cát và các bề mặt phản xạ tia cực tím.
Nói chuyện với bác sĩ về việc sử dụng các loại kem corticosteroid. Các loại kem bôi thường được sử dụng để điều trị LED; ban đầu, một liều cao sẽ được kê đơn nên được áp dụng hai lần một ngày. Sau đó, một liều "duy trì" sẽ được kê đơn. Việc thay đổi liều lượng ngăn ngừa các tác dụng phụ tiêu cực của thuốc, chẳng hạn như teo da và các mảng đỏ trên da.
- Tiêm steroid cũng có thể dùng để điều trị các vết thương đã trở thành mãn tính, da bị chai cứng hoặc không đáp ứng với steroid tại chỗ. Hãy hỏi bác sĩ của bạn về hình thức điều trị này.
Tìm hiểu thêm về thuốc uống. Thuốc điều trị sốt rét phổ biến trong kế hoạch chống lại LED, được sử dụng một mình hoặc kết hợp với chloroquine, hydroxychloroquine và mepacrine.
- Các loại thuốc khác có thể được sử dụng - khi thuốc sốt rét, corticosteroid tại chỗ và steroid bôi lên vết thương không có tác dụng - là methotrexate, cyclosporine A, tacrolimus và azathioprine.
- Liều lượng của thuốc được xác định thông qua khối lượng nạc của bệnh nhân, làm giảm nguy cơ nhiễm độc của thuốc.
Lời khuyên
- Cẩn thận với các tổn thương da xuất hiện trên mặt, đầu và cổ và có vẻ trầm trọng hơn khi tiếp xúc với ánh nắng mặt trời. Tham khảo ý kiến bác sĩ càng sớm càng tốt để bắt đầu các phương pháp điều trị có thể làm giảm lượng tóc rụng vĩnh viễn hoặc biến dạng da.
- Hút thuốc có thể làm cho vấn đề tồi tệ hơn.
- Một số loại thuốc cũng có thể làm trầm trọng thêm bệnh lupus. Thảo luận về thuốc với bác sĩ của bạn trong khi tìm cách điều trị.
Cảnh báo
- Có đến 5% số người mắc đèn LED có thể bị lupus toàn thân, gây ra hậu quả nguy hiểm đến tính mạng của bệnh nhân khi tấn công các hệ thống cơ thể cụ thể, chẳng hạn như thận và tim. Bác sĩ phải luôn theo dõi quá trình điều trị, đồng thời bệnh nhân cần tránh nắng và dùng thuốc theo khuyến cáo.


